Bandscheibenvorfall: Wie wird eine Diskushernie diagnostiziert und vom Facharzt behandelt?
Inhaltsverzeichnis
- Was ist ein Bandscheibenvorfall?
- Auf diese Symptome sollten Sie achten
- Ursachen und Risikofaktoren für einen Diskusprolaps
- Wie läuft die Diagnose ab?
- Möglichkeiten zur Behandlung eines Bandscheibenvorfalls
- Wie verläuft die OP zur Behandlung eines Bandscheibenvorfalls?
- Prognose und Genesungszeit
- Wie kann ich einer Bandscheibenhernie vorbeugen?
- Häufige Fragen
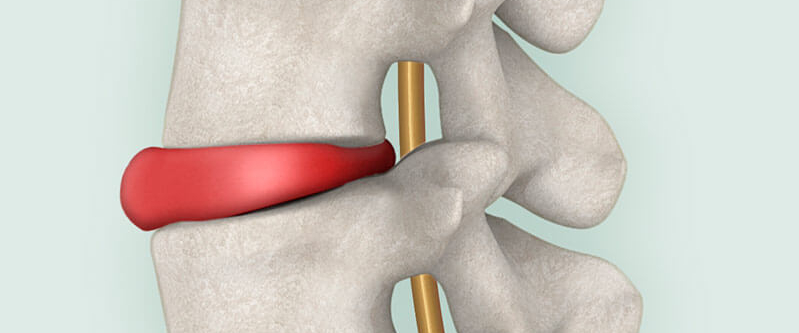
Was ist ein Bandscheibenvorfall?
Unsere Bandscheiben dienen als Puffer zwischen den einzelnen Wirbeln, damit diese nicht direkt aufeinander reiben. Sie bestehen aus einem weichen Gallertkern sowie einem festen Faserring. Bei einem Diskusprolaps ist der Faserring der Bandscheibe rissig, weshalb der Gallertkern Richtung Wirbelkanal austritt. Diese Verformung kann auf umliegende Nerven oder das Rückenmark drücken.
Durch diesen Druck können Schmerzen entstehen, welche teilweise sogar bis in die Arme und Beine strahlen. Bei stärkerer Ausprägung kommen weitere Symptome wie Kribbeln, Taubheit und Lähmungen hinzu. In der Regel ist der Prolaps der Bandscheibe eine Folge jahrelanger Abnutzung sowie schlechterer Nährstoffversorgung.
Der Bandscheibenvorfall ist jedoch nicht mit einer Bandscheibenvorwölbung zu verwechseln, einer Vorstufe des Prolaps der Bandscheibe. Die Bandscheibenvorwölbung unterscheidet sich insbesondere aufgrund des intakten Faserrings, sodass der Kern der Bandscheibe nicht austritt. Wie der Name bereits vermuten lässt, kommt es lediglich zu einer Vorwölbung des Kerns in eine Richtung.
Leiden Sie an einem Bandscheibenvorfall?
Vereinbaren Sie einen Beratungstermin in der Bandscheibenklinik Gensingen!
Sie erreichen uns telefonisch unter 0672793390, über unser Kontakt-Formular oder per E-Mail unter klinik@bandscheiben.de.
Bandscheibenvorfall im Bereich der Lendenwirbelsäule (LWS)
Die lumbale Diskushernie tritt mit 90 % am häufigsten auf. Grund ist die starke Belastung der unteren Wirbel, welche das gesamte Gewicht der Wirbelsäule tragen. Neben Alterungsprozessen gelten auch Übergewicht, geringe Grundmuskulatur oder Fehlbelastungen als Ursache. Aufgrund der vielseitigen Risikofaktoren sind Bandscheibenvorfälle im Bereich der Lendenwirbelsäule (LWS) auch bei jungen Menschen möglich.
Bandscheibenvorfall im Bereich der Halswirbelsäule (HWS)
Fast 10 % der restlichen Bandscheibenvorfälle entfallen auf die Halswirbelsäule (HWS), welche bei weitem nicht so viel Gewicht trägt wie die Lendenwirbel. Zu dem auch als zervikalen Diskusprolaps bekannten Bandscheibenvorfall kommt es oft aufgrund von plötzlichen Kopfbewegungen.
Auf diese Symptome sollten Sie achten
Rückenschmerzen, Taubheitsgefühle oder sogar Lähmungserscheinungen sind typische Symptome für einen Bandscheibenvorfall. Die genauen Beschwerden variieren je nachdem, welcher Bereich der Wirbelsäule betroffen ist sowie von der Intensität des ausgeübten Drucks auf die Nerven. Zwar geht nicht jeder Diskusprolaps mit Symptomen einher, jedoch können Sie bei Verdacht auf Folgendes achten:
Symptome bei einem Bandscheibenvorfall können sein:
- Taubheitsgefühle im Rücken, die bis ins Gesäß, das Bein oder in den Fuß ausstrahlen bzw. Taubheitsgefühle in den Schultern, die über den Arm bis in die Finger ausstrahlen können
- Schmerzen im Lendenwirbel- bzw. Halswirbelbereich
- Bewegungsstörungen bis hin zu Lähmungserscheinungen
- Koordinationsstörungen und Schwindelgefühle
- Kontrollverluste über die Funktionen des Darms (wie dem Stuhlgang), der Blase oder Probleme im Genitalbereich
Symptome bei einem Bandscheibenvorfall im Bereich der Lendenwirbelsäule (LWS)
Typische Symptome eines Diskusprolaps im Bereich der Lendenwirbel sind:
- brennende/ stechende Rückenschmerzen
- Schmerzen, die über Lendenwirbel hinausstrahlen
- Verstärkung der Schmerzen beim Niesen oder Husten
- Kraftausfälle, wie z. B. beim Treppensteigen
- Missempfindungen wie Taubheit der Zehen
- Probleme des Urogenitaltraktes oder des Darms (wie dem Stuhlgang)
Kommt es zu Problemen der Darm- und Blasenentleerung, sollte umgehend ein Krankenhaus aufgesucht werden! Derartige Symptome werden lediglich dann ausgelöst, wenn der gallertartige Kern einer Bandscheibe Druck auf die im lumbalen Spinalkanal verlaufenden Nerven ausübt. Dies wird als Cauda-equina-Syndrom bezeichnet und muss nach ärztlicher Bestätigung umgehend operiert werden.
Symptome bei einem Bandscheibenvorfall im Bereich der Halswirbelsäule (HWS)
Die Symptome eines Bandscheibenvorfalls in der Halswirbelsäule verlaufen oft schleichend. Spezielle Indizien für diesen Diskusprolaps sind Nacken- und Rückenschmerzen, welche in die Arme oder Schultern ausstrahlen. Hinzu kommen Taubheitsgefühle oder ein Kribbeln in den genannten Bereichen sowie ein intensiverer Schmerz während Bewegungen des Kopfes.
Vereinbaren Sie einen Beratungstermin in der Bandscheibenklinik Gensingen!
Sie erreichen uns telefonisch unter 0672793390, über unser Kontakt-Formular oder per E-Mail unter klinik@bandscheiben.de.
Ursachen und Risikofaktoren für einen Diskusprolaps
Häufigste Ursache einer Bandscheibenhernie ist der Verschleiß: Mit der Zeit sinkt der Wassergehalt im Körper und somit die Elastizität der Bandscheibe. Der äußere Faserring, der ihre Position fixiert, bekommt kleine Risse und der Kern kann austreten. Mehrheitlich tritt der Hexenschuss im Alter zwischen 30 und 60 Jahren auf und nur selten nach einem Unfall.
Der natürliche, altersbedingte Verschleiß kann zusätzlich durch folgende Faktoren begünstigt und beschleunigt werden:
- Übergewicht
- schwere körperliche Arbeit
- mangelnde Bewegung
- Haltungsfehler
- Fehlstellungen (wie z. B. Skoliose)
- schwache Bauch- und Rückenmuskulatur
- Leistungssport
- überdurchschnittliche Körpergröße
- familiäre Veranlagung
- Konsum von Alkohol und Zigaretten
Aufgrund der zusätzlichen Last, welcher die fünf unteren Wirbel während einer Schwangerschaft ausgesetzt sind, gilt diese Zeit als weiterer Risikofaktor für einen Bandscheibenvorfall an der LWS.
Wichtig: Ein Bandscheibenvorfall kann auch in einer Spinalkanalverengung resultieren, was z. B. auch zu schweren Beinen beim Treppensteigen führen kann.
Wie läuft die Diagnose ab?
Die Diagnose besteht in der Regel aus drei Teilen: dem Vorgespräch, der sogenannten Anamnese, einer körperlichen Untersuchung sowie zuletzt einem bildgebenden Verfahren. Letzteres gibt Aufschluss darüber, ob es sich tatsächlich um einen Diskusprolaps handelt oder ob eine Vorstufe (Bandscheibenvorwölbung) vorliegt.
Anamnese
Die Symptome eines Bandscheibenvorfalls sind oft unspezifisch und verlaufen meist schleichend. Im Rahmen des Vorgesprächs nimmt der Facharzt daher eine ausführliche Anamnese vor, indem der Patient seine Beschwerden bestmöglich schildert. Mit gezielten Fragen versucht der Arzt, mögliche Diagnosen abzuwägen.

Häufig gestellte Fragen, auf die Sie sich vorbereiten könnten, lauten:
- Wo tritt der Schmerz auf?
- Seit wann schmerzt es?
- Wie würden Sie den Schmerz beschreiben (z. B. stechend oder eher dumpf)?
- Gibt es Situationen oder Bewegungen, bei denen sich der Schmerz verstärkt?
Neurologische Untersuchung
Im Anschluss folgt die eigentliche Untersuchung durch den Arzt. Ziel dieser ist es mittels Sensibilitätsstörungen, Kraft- und Reflexausfällen, die Diskushernie genauer zu lokalisieren.
Hierzu dienen bestimmte Sensibilitäts- und Motoriktests, welche die Nervenfunktion prüfen und Auffälligkeiten sichtbar machen. Anhand dieser kann der Wirbelsäulenspezialist herausfinden, auf welche Nervenwurzeln Druck ausgeübt wird und ermitteln, ob der Prolaps im Bereich der Lendenwirbel-, Brustwirbel- oder Halswirbelsäule liegt.
Diagnose mittels bildgebender Verfahren (CT)
Für eine Befundung zieht der Arzt Schnittbildverfahren mittels Computertomografie (CT) hinzu. Anhand dieser Bilder wird visuell verdeutlicht, auf welcher Höhe der Prolaps liegt und in welche Richtung sich die Bandscheibe verschoben hat.

Lassen Sie in der Bandscheibenklinik Gensingen eine Diagnose von unseren Wirbelsäulenspezialisten erstellen!
Sie erreichen uns telefonisch unter 0672793390, über unser Kontakt-Formular oder per E-Mail unter klinik@bandscheiben.de.
Möglichkeiten zur Behandlung eines Bandscheibenvorfalls
Immer wieder stellen Patienten die Frage: Schmerzmittel oder Operation? Hier kann keine allgemeingültige Antwort gegeben werden. Welche Therapieform die Richtige ist, wird auf den Patienten individuell abgestimmt und mit ihm besprochen.
Konservative Therapien
„Ausgangspunkt in einer Vielzahl der Fälle ist die konservative Behandlung. Zielsetzung dieser Therapieform ist es, den körpereigenen Abheilungsprozess möglichst schmerzfrei zu gestalten. Dies gelingt zum Beispiel über eine um Schmerzmittel ergänzte Bettruhe mit einer Stufenlagerung der Beine.“
Dr. med. Hartmut Gumprecht – Facharzt für Neurochirurgie an der Bandscheibenklinik Gensingen.
In etwa 85 bis 90 % der Fälle ist der Körper in der Lage, den Diskusprolaps selbstständig zurückzubilden. Innerhalb des natürlichen Rückbildungsprozesses findet der ausgetretene Teil des gallertartigen Kerns nicht zurück in seine Ursprungsposition, sondern wird aufgelöst. Somit wird der Druck auf umliegende Nerven und das Rückenmark entfernt.
Operative Therapie
Bleiben die Schmerzen trotz der konservativen Behandlung bestehen oder verschlimmern sich sogar, ist ein operativer Eingriff sinnvoll. Unvermeidbar ist eine Operation dann, wenn es durch den Bandscheibenvorfall zu Problemen des Genitalbereichs oder Stuhlgangs, Lähmungen, Potenzverlust oder hochgradigen Einschränkungen der Gehfähigkeit kommt. Nur so können bleibende Schäden der betroffenen Nerven verhindert werden.
Bei welchen Symptomen kommt eine operative Therapie infrage?

Symptome können sein:
- starke Schmerzen, bei denen die konservative Therapie keine Erfolge erzielt
- zunehmende Lähmungen, Muskelschwäche und Reflexverluste
- Empfindungsstörungen rumpfabwärts (Oberschenkel, Genitalien und Gesäß)
- Cauda-equina-Syndrom
Wie verläuft die OP zur Behandlung eines Bandscheibenvorfalls?
„Bei der mikroneurochirurgischen Operation wird unter Vollnarkose das Bandscheibengewebe entfernt, das auf das Rückenmark bzw. die Nervenstränge drückt. Dafür ist ein kleiner Schnitt von zwei bis maximal vier Zentimetern Länge notwendig. Im Bereich der Lendenwirbelsäule führen wir den Eingriff in den meisten Fällen von hinten, im Bereich der Halswirbelsäule von vorn durch.“
Dr. med. Hartmut Gumprecht – Facharzt für Neurochirurgie an der Bandscheibenklinik Gensingen.
Im Bereich der Lendenwirbelsäule ist in fast allen Fällen kein Einbringen von Material in den Bandscheibenraum notwendig. Im Bereich der Halswirbel setzen wir – je nach Wunsch des Patienten – ein Titan- bzw. Kunststoffplättchen ein. Im Fall junger Patienten mit einem „frischen“ Dikusprolaps ohne Begleiterscheinungen, wie z. B. zusätzliche Enge oder Gelenkvergröberungen, kann der Einsatz einer Gelenkprothese empfehlenswert sein.
Sie wünschen weitere Informationen zur Behandlung und OP der Bandscheibe oder möchten direkt einen Termin vereinbaren?
Sie erreichen uns telefonisch unter 0672793390, über unser Kontakt-Formular oder per E-Mail unter klinik@bandscheiben.de.
Prognose und Genesungszeit
Meist ist nach einer OP der Bandscheibe keine stationäre Reha oder erweiterte ambulante Reha-Maßnahme nötig. Dennoch ist der persönliche Einsatz der Patienten gefragt. Durch Krankengymnastik und sportliche Betätigung kann die Genesung sowie zukünftige Stabilität der Wirbelsäule unterstützt werden – das Bewegungskonzept wird individuell auf den Patienten, seine Wünsche und Bedürfnisse abgestimmt.
Wie kann ich einer Bandscheibenhernie vorbeugen?
Einem Bandscheibenvorfall können Sie mit verschiedenen Maßnahmen effektiv vorbeugen. Beachten Sie hierzu die folgenden Ratschläge:
- Übergewicht abbauen: Übergewicht ist ein nicht zu unterschätzender Risikofaktor, wenn es um das Vorbeugen eines Diskusprolaps geht. Das überschüssige Gewicht strapaziert Rücken und Wirbelkörper zusätzlich. Dementsprechend gehört das Erreichen eines gesunden Körpergewichtes für übergewichtige Personen zu den Hauptmaßnahmen der Prävention.
- Aktivitätslevel erhöhen: Ein aktiver Lebensstil ist für gesunde Bandscheiben essenziell. Durch das aktive Stimulieren der Rückenmuskulatur wird die Wirbelsäule besser mit Wasser und Nährstoffen versorgt. Nehmen Sie lieber die Treppe, gehen Sie nach Möglichkeit, anstatt die öffentlichen Verkehrsmittel zu nutzen oder verankern Sie einen abendlichen Spaziergang in Ihrem Alltag.
- Muskulatur aufbauen: Eine gut ausgebaute Rückenmuskulatur ist erwiesenermaßen eine der besten Maßnahmen, um einer Diskushernie vorzubeugen. Stärken Sie Ihren Rücken mit Sportarten wie Schwimmen oder Krafttraining.
- Körperhaltung verbessern: Egal, ob beim Erdbeeren pflücken, Fahrrad oder Auto fahren: Achten Sie auf Ihre Körperhaltung und stellen Sie, wenn nötig, den Sitz im Vergleich zum Lenker oder Lenkrad etwas niedriger ein. Vermeiden Sie es zudem schwere Lasten mit krummem Rücken oder einseitig zu tragen.
- Ergonomischer Arbeitsplatz: Verbringen Sie täglich viele Stunden am Schreibtisch? Dann achten Sie auf eine ergonomische Einrichtung Ihres Arbeitsplatzes. Auch regelmäßiges Aufstehen hilft dabei, Verspannungen zu vermeiden.
- Gesunder Schlaf: Häufig unterschätzt ist ebenfalls eine gute Matratze. Achten Sie beim Kauf auf die richtige Stärke und gewährleisten Sie Ihren Bandscheiben so eine optimale Regeneration.
Vereinbaren Sie direkt einen Beratungstermin in der Bandscheibenklinik Gensingen!
Sie erreichen uns telefonisch unter 0672793390, über unser Kontakt-Formular oder per E-Mail unter klinik@bandscheiben.de.
FAQ: Bandscheibenvorfall
Was ist ein Bandscheibenvorfall?
Das Krankheitsbild wird auch als „prolabierten Nucleus“ bezeichnet, da dieses vorliegt, wenn die äußere Hülle der Bandscheibe aufreißt und der weiche Kern auf diese Weise austreten kann.
Was darf man bei einem Bandscheibenvorfall der Halswirbelsäule (HWS) nicht machen?
Vermeiden Sie bei einem Diskusprolaps im Bereich der Halswirbelsäule vor allem langes Arbeiten am Laptop, Autofahren sowie Fernsehen. Während dieser Tätigkeiten nehmen wir oft unbewusst Haltungen ein, welche die Bandscheiben belasten. Bei körperlicher Aktivität sollten Sie darauf achten, schnelle Kopfbewegungen (wie beim Tennis) oder unnötige Stoßbelastungen (z. B. Joggen) zu meiden.
Was kann ich bei einem Bandscheibenvorfall tun?
Suchen Sie bei Verdacht auf eine Bandscheibenhernie dringend einen Wirbelsäulenspezialist auf. Der Facharzt kann nach sorgfältigen Untersuchungen eine Diagnose stellen und mit Ihnen eine auf Ihre Bedürfnisse angepasste Behandlung verordnen. Ebenso sollten Sie fortan auf ergonomische Sitzmöglichkeiten achten, Ihr Gewicht bei Bedarf reduzieren sowie Ihre Rückenmuskulatur stärken.
Wie fühlt sich ein Bandscheibenvorfall an?
Viele Betroffene nehmen einen Prolaps der Bandscheibe als plötzlichen Schmerz im Rücken wahr. Je nach Lokalisation des Vorfalls sind die Hals-, Brust oder Lendenwirbel betroffen und verursachen unterschiedliche Symptome. Am häufigsten liegt jedoch die lumbale Diskushernie vor. Diese äußert sich anhand brennender/ stechender Rückenschmerzen, welche über die Lendenwirbel ausstrahlen und sich beim Niesen oder Husten verstärken.
Wie lange ist man mit einem Bandscheibenvorfall krankgeschrieben?
In der Regel sind Betroffene eines Bandscheibenvorfalls bei einer konservativen Therapieform zwischen vier und zwölf Wochen arbeitsunfähig. Bei einer Bandscheiben-OP hängt die Dauer der Genesung stark von der Schwere des Krankheitsbildes sowie von der individuellen Wirkung der Therapie ab.